Introducción de conceptos
En el caso de los virus, el material genético puede estar como ADN o como ARN. A efectos de lo que nos interesa ahora, no cambia nada, pero es necesario saber qué forma de material genético tiene nuestro virus de interés ya que el proceso de extracción de este material es distinto. El SARS-CoV–2 es un virus de ARN.
Antígeno se llama a las proteínas que son de distinto origen al del organismo en cuestión, es decir que no han sido creadas por la información de su propio ADN. Por lo tanto, cuando un virus (o una bacteria) “nos infecta”, sus proteínas son reconocidas como antígenos por nuestro sistema inmunitario y para defendernos y combatir la infección este sistema de defensa va a producir anticuerpos específicos (que son también proteínas, y reciben el nombre de inmunoglobulinas).
En los laboratorios utilizamos diferentes técnicas para “visualizar” y cuantificar todos estos componentes celulares ya que no se pueden ver a simple vista.
Qué vamos a “buscar” para hacer el diagnóstico?
1) Para saber si una persona está contagiada (en el momento de la prueba) de SARS-CoV-2 podemos “buscar”:- El ARN o las proteínas del virus SARS-CoV-2.
- Los anticuerpos (las inmunoglobulinas) específicos contra las proteínas (antígenos) del virus, que hemos generado para defendernos.
2) Para saber si una persona ya ha estado contagiada de SARS-CoV-2 (ya ha pasado la enfermedad y por lo tanto en el momento de la prueba ya está sano), tendremos que buscar los anticuerpos (ya que ya no tendrá nada del virus). Aún no sabemos cuánto tiempo permanecen estos nuevos anticuerpos en nuestro cuerpo, pero al menos unos meses.
¿Qué muestra se recoge en cada caso?
1) Para detectar al virus, se utiliza una muestra nasofaríngea extraída de las vías respiratorias superiores. Es decir, con una torunda estéril se toma una muestra de las cavidades nasales o de la boca (intentando recoger muestra de la parte superior y posterior de la cavidad).2) Para detectar los anticuerpos, se utiliza una muestra de sangre.
Pruebas para el diagnóstico del SARS-CoV-2:
- PCR
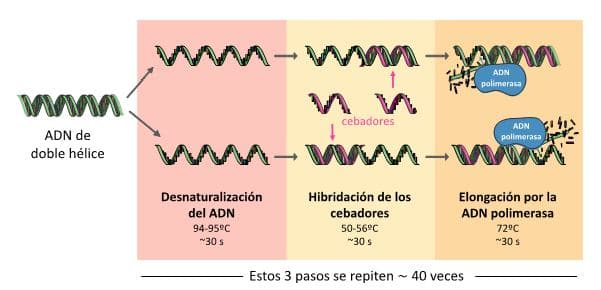
¿En qué consiste la PCR? Es una técnica que permite copiar una pequeña cantidad de ADN millones de veces para que así podamos detectarlo. Lo interesante es que podemos elegir el fragmento concreto de ADN que queremos amplificar. Esto se consigue utilizando una pareja de primers o cebadores, que son secuencias cortas de nucleótidos (de ADN) que hemos fabricado para que se unan en cada uno de los lados de la zona que queremos copiar. A partir de ellos, la ADN polimerasa, que es la enzima encargada de “fabricar” las nuevas copias de ADN, empieza a trabajar. Este proceso lleva 3 pasos que se van a repetir unas 40 veces:
- Desnaturalización del ADN: se separan las hebras del ADN para dejar espacio para realizar la copia. Aproximadamente 30 segundos.
- Hibridación de los cebadores: se van a pegar los cebadores a las regiones concretas. Aproximadamente 30 segundos
- Elongación por la ADN polimerasa: la encima va a copiar el fragmento de interés. Aproximadamente 30 segundos
¿Qué pasos hay que dar?
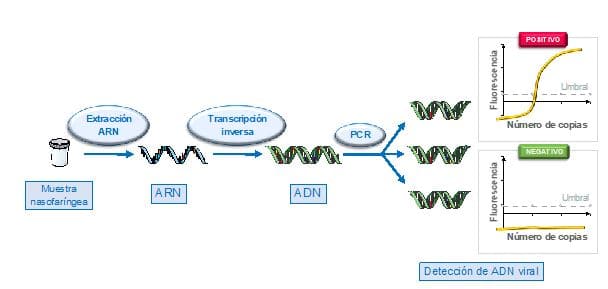
- Extracción del ARN: utilizamos diferentes kits comerciales que permiten la extracción del ARN.
- Convertir el ARN en ADN: hemos dicho que la PCR sirve para amplificar ADN y que el coronavirus tiene como material genético ARN, por lo que tendemos que convertir el RNA en ADN complementario. Este paso se conoce con transcripción inversa (reverse transcription).
- Una vez tenemos el ADN realizaremos la PCR. Se han diseñado distintos cebadores para amplificar diferentes fragmentos del virus. Como hemos comentado antes no es una PCR clásica, sino una PCR a tiempo real.
Como el material genético del virus es distinto de nuestro material genético, si una persona está sana, en su muestra no podrá copiarse el fragmento y por lo tanto no lo veremos: resultado negativo. Pero si la persona está contagiada del SARS-CoV-2, tras la PCR se habrán generado millones de copias del fragmento del virus y podremos detectarlo: resultado positivo.
Siempre necesitamos incorporar controles (tanto positivos como negativos) para estar seguros que la técnica ha funcionado y que todo se ha llevado a cabo correctamente.
- ELISA para la detección de proteínas: los llamados “test rápidos”
En ambos casos la técnica es similar, lo único que cambia es la muestra que vamos a utilizar. Es la misma técnica que se emplea en los test de orina de embarazo (en ese caso se detecta la proteína gonadotropina coriónica que se produce cuando una mujer está embarazada).
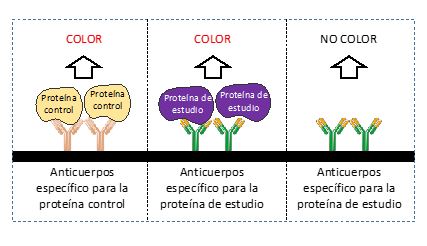
Básicamente se basa en un dispositivo (un chip) que tiene pegados en
una superficie (papel) anticuerpos que reconocen a la proteína de
estudio. Cuando la reconocen, se va a producir una reacción
colorimétrica y aparece una bandita de color. Siempre tienen un control
positivo, para saber que el proceso se ha realizado correctamente.
1) Detección de antígenos del virus. Recordad que
los antígenos son las proteínas que nuestro sistema inmune va a
reconocer como no propias, puesto que no forman parte de nuestro
organismo. En este caso son proteínas del virus. Este test se puede
emplear para saber si una persona está infectada en el
momento de la prueba.En primer lugar, tomaremos la muestra nasofaríngea
mediante una torunda estéril. A continuación, tenemos que extraer las
proteínas de esa muestra, para ello se pone la torunda en un tubo donde
previamente habíamos puesto una solución que facilita esta extracción y
se mezcla bien. De esa mezcla se añaden dos gotas en el chip, en la zona
reservada para colocar la muestra (aparece marcada con “S” de inglés sample). La muestra difunde hacia la parte superior del dispositivo y en aproximadamente 10-15 minutos aparece el resultado. | |
| Captura de pantalla del vídeo elaborado por el Instituto de Salud Carlos III |
2) Detección de anticuerpos generados por el hospedador. En este caso se busca en una muestra de sangre la presencia de anticuerpos generados por nuestro organismo frente a los antígenos del virus. Se pueden detectar dos tipos de anticuerpos: las inmunoglobulinas M (IgM) que generalmente aparece a partir del sexto día de infección o las inmunoglobulinas G (IgG), que aparecen al final de la enfermedad y son las que dotan al sistema inmunitario de “memoria”. Es decir, son las que nos ayudan a tener una respuesta rápida y eficaz en caso de una segunda infección en el futuro.Recalcar que, no tenemos anticuerpos contra el SARS-CoV-2 hasta el sexto día aproximadamente tras el contagio. Por lo que si esta prueba va a utilizarse como método diagnóstico de “estar infectado” (no para saber si ya hemos pasado la enfermedad) hay que tener cuidado a la hora de interpretar el resultado. Un resultado negativo puede ser falso si el contagio se ha producido en los 5-11 días anteriores. Por lo tanto, si el resultado sale positivo el diagnostico es claro, pero si sale negativo y la persona tiene síntomas, habría que hacer la PCR o repetir la prueba pasados unos días. Este test sí que nos valdría para saber si la persona ya ha pasado la enfermedad, aunque en el momento de la prueba ya esté curado (sin virus).La técnica es muy similar a la de la prueba anterior y los resultados se obtienen también en unos 10-15 minutos.
Comparativa de sensibilidad y especificidad de cada sistema
Decir que dentro de cada sistema hay distintas variables a tener en cuenta y por ejemplo dentro de los test rápidos hay distintas versiones comercializadas. Todo ello impide dar un dato exacto de sensibilidad y especificidad para cada sistema. En el caso de la PCR (Real-time RT-PCR) la sensibilidad y especificidad son altas, pero el dato concreto depende de los primers y sondas que se utilicen. A día de hoy no hay una única versión de esta prueba. Con respecto a los test rápidos hay una gran variabilidad dentro de los que se encuentran actualmente en el mercado. El kit de detección de antígeno que se ha probado en España presenta una sensibilidad muy baja, por debajo del 50%, por ello se descartó su uso. Los kits de detección de anticuerpos que se han probado en España tienen una sensibilidad mayor, entorno al 70% (esta sensibilidad aumenta cuando se realiza a un paciente que lleva más de 10 días con síntomas), pero recordar que en los primeros días tras el contagio la generación de anticuerpos es escasa.
Fuente: María Arechederra
Licenciada en Farmacia y Doctora en Bioquímica y Biología Molecular con premio extraordinario por la Universidad Complutense de Madrid. Durante el doctorado realizó estancias de investigación en la Universidad de Pensilvania (EEUU) y en el Instituto de Biología del Desarrollo de Marsella (Francia). Tras obtener el doctorado volvió al Instituto de Biología del Desarrollo de Marsella y actualmente desarrolla su actividad científica en el Centro de Investigación Médica Aplicada (CIMA) en Pamplona. Su investigación se ha centrado en el estudio de nuevos mecanismos epigenéticos implicados en los procesos tumorales y en la identificación de nuevas dianas terapéuticas.
Y Dciencia Medicina